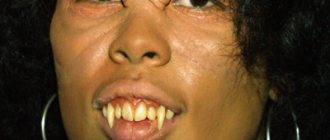
Эпилепсия представляет собой серьезное хроническое заболевание, для которого характерны неконтролируемые спонтанные приступы различного типа. Болезнь может иметь врожденный или приобретенный характер.
Первые эпилептические приступы могут возникнуть в любом возрасте, их развитие обусловлено множеством причин: от генетической предрасположенности до перенесенных нейроинфекций и черепно-мозговых травм.
Известны определенные провоцирующие факторы, присутствие которых может увеличивать вероятность возникновения эпилептических припадков. При их наличии больному нужно систематически посещать врача-невролога для предупреждения приступов и получения своевременной медицинской поддержки.
Причины возникновения заболевания
Эпилепсия бывает идиопатической или симптоматической природы. Причины развития идиопатической эпилепсии остаются невыясненными. Патология может диагностироваться у людей как в раннем, так и в зрелом возрасте, однако чаще всего встречается у детей. Одной из наиболее вероятных причин возникновения идиопатической эпилепсии ученые считают наследственную предрасположенность.
Возникновение симптоматической эпилепсии связано с тем или иным негативным обстоятельством, которое негативно повлияло на структуры головного мозга. Так, эпиприступ провоцируют следующие факторы:
- повторяющиеся вспышки света и цвета;
- повторяющиеся звуки;
- яркие сменяющиеся картинки, видеоэффекты;
- отравления различного рода;
- употребление спиртных напитков, наркотических средств;
- прием некоторых лекарственных препаратов;
- кислородное голодание;
- гипогликемический приступ – при резком падении уровня сахара в крови.
Нужно знать, что эпилептический припадок у здорового человека может быть вызван одной из трех последних причин.
Причины возникновения эпилепсии у подростков
Эпилепсия в подростковом возрасте чаще всего является продолжением заболевания, дебютировавшего в детстве. Эпилептические приступы у подростков могут как усиливаться, так и уменьшаться. Пубертатный период связан с глобальными изменениями в организме, подготовкой к взрослению и половой зрелости. Поэтому предсказать, как будет себя проявлять эпилепсия, достаточно сложно.
Появление симптоматической (вторичной) эпилепсии в подростковом возрасте обычно вызвано следующими негативными факторами:
- инфекционное заболевание головного мозга (менингит, энцефалит);
- черепно-мозговая травма;
- сильная интоксикация алкогольными, наркотическими или химическими веществами;
- заболевания щитовидной железы;
- нарушения обмена веществ.
Эпилепсия проявляет себя специфическими приступами, которые возникают спонтанно и их нельзя контролировать. При появлении более одного приступа необходимо срочно обратиться к врачу-неврологу.
Записаться на приём
Список литературы
- Мухин, К.Ю. Определение и классификация эпилепсии. Проект классификации эпилептических приступов 2016 года/ К.Ю.Мухин – Текст: непосредственный//Русский журнал детской неврологии, 2022. — №12.- С.8-19.
- Рудакова, И.Г Эпилепсия. Основы диагностики и терапии/ И.Г.Рудакова, С.В. Котов, Ю.А. Белова — Текст: непосредственный // Альманах клинической медицины, 2004.- С303-315.
- Эпилепсия: информационный бюллетень ВОЗ : [Глобальный web сайт]. – Женева,2019 — URL: (дата обращения: 26.09.2021). — Текст: электронный.
Автор:
Пугонина Татьяна Алексеевна, Терапевт
Провоцирующие факторы у детей
Эпилепсию не относят к детским заболеваниям, но чаще её диагностируют в раннем возрасте. В зависимости от формы заболевания, оно может проявляться по-разному. Эпилепсия сопровождается судорогами и потеряй сознания.
Причинами эпилепсии у детей наиболее часто выступают:
- травмами шеи и головы в процессе рождения;
- гипоксией (кислородным голоданием) плода;
- инфекционными заболеваниями, перенесенными матерью во время беременности;
- злоупотреблением матерью алкоголем и наркотическими веществами в период вынашивания плода.
Заболевание может проявиться у ребенка сразу после рождения или через несколько лет. Незначительные судорожные движения у детей до трех месяцев могут быть следствием незрелой нервной системы. Тем не менее, при их наличии следует обратиться за консультацией к неврологу для исключения патологии. Если судороги продолжают появляться после трех месяцев жизни, усиливаются и возникают спонтанно, необходимо обязательно показать ребенка детскому неврологу.
Родителям необходимо обратить внимание на следующие симптомы у ребенка:
- замирания;
- потеря концентрации;
- нет реакции на раздражители;
- высокая температуры;
- обморок;
- вялость;
- головные боли;
- тошнота;
- боли в животе;
- головокружения.
При наличии этих симптомов, немедленно вызывайте врача или отвезите вашего ребёнка в больницу.
Лечение и профилактика эпилепсии
Первичная профилактика эпилепсии сводится к избеганию ее внешних причин: черепно-мозговых трав, инфекций, отравлений, включая алкогольное или наркотическое, бережному ведению в родах, не допускающему гипоксии и родовой травмы, своевременному снижению температуры тела во избежание фебрильных судорог. Правильно подобранная терапия в большинстве случаев снижает частоту и тяжесть приступов, если антиконвульсанты принимаются систематически и аккуратно.
Длительный судорожный приступ купируется инъекциями, например, диазепама, реланиума. Постоянное лечение назначает врач-невролог препаратами из группы антиконвульсантов: карбамазепином, топираматом, вальпроатом. Для повышения приверженности лечению используют пролонгированные формы препаратов. Доза контролируется врачом в зависимости от состояния пациента (начало лечения, лихорадка, заболевания почек). Самостоятельно их подобрать и приобрести без рецепта невозможно.
В случаях развития энцефалопатий, психических эквивалентов судорожных приступов и эпилептических изменений личности терапию дополняет врач-психиатр. Если консервативное лечение не помогает, иногда прибегают к нейрохирургическим операциям.
Провоцирующие факторы у взрослых
Наследственные формы эпилепсии не всегда проявляются в раннем возрасте. Известны случаи, когда пациенты старших возрастных групп ощутили свой первый эпилептический приступ, а при обследовании выяснилось, что имелась генетическая предрасположенность.
Возникновение эпилептических приступов во взрослом возрасте провоцируется другими факторами:
- перенесенным инсультом;
- опухолями головного мозга;
- рассеянным склерозом;
- метаболическими нарушениями;
- инфекционными заболеваниями с поражением головного мозга (менингитом, энцефалитом и пр.);
- алкогольной, наркотической и другими интоксикациями.
Черепно-мозговые травмы могут являться причиной возникновения эпилепсии у людей любого возраста. Повреждение костей черепа, кровоизлияние в головной мозг и нарушение целостности мягких тканей могут сопровождаться развитием патологических процессов с вторичной эпилепсией.
Нередко приступ сопровождается вывихами и переломами. Приступы могут быть и вегетативными — без потери сознания и судорог. Для них характерны следующие виды симптомов:
- учащение сердечных сокращений;
- чрезмерное потоотделение;
- метеоризм и спастические боли в животе.
Бессудорожную эпилепсию могут вызвать такие факторы, как предрасположенность и экзогенные воздействия. Эпилепсия у взрослых поддается лечению. Гарантировать успех может только точная постановка диагноза на ранних сроках.
Почему развивается?
Головной мозг – сложный орган. Назвать, какие точно эпилепсия причины имеет, сложно. Любые сбои в работе мозговых систем могут вызвать приступ эпилепсии. Среди наиболее частых факторов врачи называют:
- наследственность;
- ЧМТ;
- алкоголизм;
- инфекционные поражения мозга;
- нарушенное мозговое кровообращение;
- образования добро- и злокачественного характера в черепе;
- родовые травмы;
- гормональные сбои и так далее.
Иногда, когда развивается эпилепсия, причины возникновения заболевания так и остаются неизвестными – многочисленные обследования не приносят результата. В этом случае речь идет об идиопатической патологии.
Первые признаки эпилепсии
Зачастую больной и его близкие не подозревают о наличии у него эпилепсии до первого приступа. Определить причины его развития и конкретный раздражитель в первый раз бывает довольно сложно, однако о том, что припадок эпилепсии приближается, можно заподозрить при наличии у больного определенных признаков:
- головной боли за несколько дней до эпилептического припадка;
- нарушения сна;
- сильного стресса;
- нервозности и раздражительности;
- снижения аппетита;
- ухудшения аппетита.
Во время судорожного приступа отмечается напряжение мышц, отсутствие реакции на любые раздражители – больные не слышат звуков, не реагируют на прикосновения, боль, зрачки у них не сужаются и не расширяются. Состояние после эпилептического припадка у людей становится вялым и сонливым, для восстановления сил и нормализации состояния им необходим отдых и полноценный сон.
Выбор тактики лечения
На основании собранных данных врач принимает решение о медикаментозном или хирургическом лечении определенного вида заболевания. Напомним, что есть патология, которая не поддается лечению с помощью медикаментов, поэтому она относится к показаниям для оперативного вмешательства.
Часто для детального ознакомления с природой болезни врачи опрашивают родных больного и требуют описать особенности приступов, иногда просят сделать домашнее видео, чтобы ознакомиться с ними самостоятельно. После анализа всех полученных показателей врач принимает решение о проведении индивидуальной терапии с использованием препаратов, которые купируют припадки.
Эпилепсия у подростков: симптомы
Эпилепсия характеризуется нарушением активности клеток в головном мозге, когда возбуждение нейронов преобладает над процессами торможения. В результате возникают эпилептические приступы, которые очень разнообразны в своем проявлении. У подростков наиболее часто встречаются фокальные приступы, возможно с вторичной генерализацией, но и не исключены генерализованные припадки.
Фокальные эпилептические приступы возникают в определенной зоне головного мозга и затрагивают соседние ткани. Клиническая картина эпилептического приступа у подростка будет зависеть от области, где зарождается патологическое возбуждение:
- височная область. Наиболее часто эпилепсия поражает этот участок мозга. Во время эпилептического приступа пациент может ощущать странные неконтролируемые чувства и эмоции. Возникает повышенная тревожность;
- лобная область. У пациентов появляется мышечная слабость, нарушение речи. Эпилептические приступы часто возникают во сне, что сопровождается поворотами головы, хаотичными движениями ногами;
- теменная область. У пациентов отмечаются сенсорные приступы: человек может ощущать покалывание в конечностях, тепло или холод, онемение некоторых участков тела;
- затылочная область. Эпилептический приступ нарушает работу органов зрения. У пациента начинают двигаться из стороны в сторону глазные яблоки, дергаться веки. Перед глазами появляются вспышки света, узоры, образы. Эпилептический приступ нередко сопровождается болевыми ощущениями. До и после приступа у пациента может сильно болеть голова.
При генерализованном приступе патологическое возбуждение затрагивает головной мозг полностью. Данный вид эпилепсии существенно ухудшает качество жизни, поскольку связан с риском получить травму головы или лица во время приступа. Генерализованная эпилепсия обычно сопровождаются аурой – субъективными ощущениями, предвещающими приступ. Среди генерализованных приступов выделяют:
- тонико-клонические. Приступ начинается с тонической фазы, когда все тело резко напрягается и может вырваться непроизвольный крик. Далее у больного возникают судорожные подергивания. Во время приступа человек может потерять сознание. Эпилептический приступ обычно длится недолго (до пяти минут), после чего человек ощущает сильную усталость или может уснуть. Тонико-клонические приступы, дополнительно к основным проблемам, доставляют подростку значительный психологический дискомфорт. Возрастает тревожность, поскольку нельзя предугадать, когда будет следующий приступ. Развивается неуверенность в себе, подростку трудно социализироваться.
- абсансы. Характерной особенностью данного вида приступов является отключение сознания на несколько секунд или минут. Человек замирает и не реагирует на внешние раздражители. Абсансы могут сопровождаться непроизвольными подергиваниями пальцев рук, мышц лица. Абсансы создают трудности обучения в коллективе, так как во время приступа подросток пропускает часть информации, излагаемой учителем. Приступ наступает внезапно, иногда без ауры. При этом человек может прерваться на полуслове, а после окончания приступа продолжить разговор.
- атонические приступы. В этом случае мышцы резко теряют тонус и человек падает. Существует большая вероятность получить серьезную травму во время приступа.
Характер эпилептических приступов обычно остается стереотипным. С развитием заболевания без адекватной терапии приступы будут учащаться, а их интенсивность усиливаться.
Первая помощь
Если вы стали свидетелем эпилептического приступа, следует обязательно знать, как оказывается первая помощь при эпилепсии. Первое правило помощи – никакой паники. Не стоит кричать, звать кого-то на помощь. Достаточно – выполнить простой алгоритм действий для оказания помощи.
- Уложите больного. Поверхность преимущественно должна быть мягкой. Если таковой нет рядом, под голову стоит подложить куртку, сумочку – это предупредит травмирование.
- Поверните голову набок. В таком положении ее необходимо придерживать до конца приступа. Боковое положение не даст захлебнуться рвотными массами или слюной.
- Придерживайте конечности, но не со всей силой, ведь нельзя оказывать сопротивлением судорогам.
- Не стоит пытаться человеку с эпилепсией разомкнуть сжатую челюсть. При возможности просто вставьте сложенный платочек или салфетку между зубами.
После окончания приступа человек может надолго уснуть. При этом сон очень глубокий, поэтому не стоит пытаться разбудить его. Вызовите скорую для оказания помощи, чтобы медработники зафиксировали приступ и ввели необходимые препараты.
Проявления эпилептических приступов
Для эпилепсии характерны неконтролируемые спонтанные приступы, появление и интенсивность которых невозможно предугадать наперед. Заподозрить заболевание можно после возникновения первого приступа. При повторении приступа нужно немедленно обратиться к врачу-неврологу, так как при отсутствии грамотного лечения частота эпилептических припадков со временем только увеличивается.
Аура может проявляться следующими ощущениями:
- определенными звуками (звоном или шумом в ушах, мелодией, другими звуками);
- некоторыми запахами;
- зрительными видениями;
- ощущением де жавю;
- головными болями;
- повышенной тревожностью и пр.
При рефлекторной эпилепсии появление приступов провоцирует определенный раздражитель. Эпилептический припадок в таких случаях может начаться в результате воздействия яркого света, вспышки света, светомузыки в ночном клубе, быстрого видеоряда с часто меняющейся картинкой.
Кроме того, эпилепсия может характеризоваться следующими признаками:
- судорогами: во время приступа появляются тонические или клонические судороги в мышцах верхних и нижних конечностей;
- расстройством сознания: некоторые простые эпилептические приступы сопровождаются сохранением сознания, другие – выключением его либо впадением больного в коматозное состояние. Помимо этого, во время эпиприпадка эпилептик может видеть галлюцинации, мысленно перемещаться в другое место;
- вегетативными нарушениями: у больных при приступе изменяется пульс, артериальное давление, тонус сосудов;
- нарушением памяти: по окончании эпилептического приступа больной чаще всего не может вспомнить произошедшее с ним. По мере развития заболевания и увеличения частоты приступов у эпилептиков нарушается речь, мышление, что приводит к деменции.
На ранних стадиях развития болезни, как правило, происходят простые эпилептические приступы, характеризующиеся небольшой длительностью и отсутствием потери сознания. По мере развития болезни наблюдается ухудшение состояния, учащение приступов с более ощутимыми их последствиями.
Предвестники эпилептических судорог
Первый предвестник эпилептических судорог – аура. Она индивидуальна у каждого пациента. Благодаря постоянности предвестников больные могут предупредить окружающих о начале приступа или самостоятельно переместиться в безопасное место.
Различают следующие виды ауры, предшествующей возникновению приступа эпилепсии:
- Галлюцинации;
- Резкое сокращение мышц верхних или нижних конечностей;
- Повторение одинаковых движений;
- Ощущение жжения, ползания мурашек или покалывания в различных частях тела;
- Резкое ухудшение настроения.
Продолжительность ауры – несколько секунд. В это время пациенты не теряют сознания.
Виды заболевания
У пациентов разных возрастных групп наблюдаются следующие виды эпилепсии.
- Юношеская миоклоническая эпилепсия. В основном встречается у подростков. Приступы наступают после пробуждения, временами не сопровождаются судорогами.
- Прогрессирующая миоклоническая эпилепсия. Трудно поддается лечению, в течение жизни может перетекать в более сложную и опасную форму заболевания.
- Симптоматическая эпилепсия. Страдают люди старшего возраста. Первые признаки болезни могут появляться до 30 лет. Причинами возникновения являются травмы головы и заболевания нервной системы. Из-за разнообразного проявления болезни, ее трудно диагностировать, поскольку симптомы могут вводить в заблуждение и больному могут поставить неверный диагноз даже после тщательного обследования.
- Височная эпилепсия. Поражает височные доли головного мозга. Распространенным симптомом является состояние “дежавю”. Данная форма эпилепсия также вызывает тревожные расстройства, неконтролируемые приливы гнева и других эмоциональных состояний.
- Лобная эпилепсия. Симптомы разнообразны и зависят от того, какие части головного мозга поражены. Отражается на двигательных функциях тела человека. Проявления данного заболевания часто не вызывают волнений. Больной может учащенно двигать глазами и языком, топтаться на месте. Со стороны может показаться, что человек просто испытывает нервное возбуждение. При этом человек не может упорядочить свои мысли, испытывает множество эмоций одновременно и не может успокоиться, сосредоточиться на чем-то одном.
- Теменная эпилепсия. Встречается довольно редко. Симптомом является зрительные нарушения или чувствительность глаз к вспышкам света. Глаза могут бесконтрольно двигаться или дергаться из стороны в сторону, веки могут дрожать. Во время или после приступа часто возникают сильные головные боли.
- Абсансная эпилепсия. Симптомы данного заболевания характеризуются кратковременными обмороками или отключением сознания. За редким исключением абсансная эпилепсия проявляется потерей концентрации, человек не может сфокусироваться, обрывает фразу на полуслове и не может построить логическую цепочку, чтобы донести свою мысль. Его движения нечеткие, руки могут бесконтрольно двигаться, возникают необъяснимые ощущения в пальцах, поэтому больному хочется размять руки.
- Миоклоническая эпилепсия. Проявляется резкими спонтанными движениями рук и ног. На симптомы данного заболевания часто не обращают внимание и путают с абсолютно нормальным гипногогическим миоклонусом, который каждый человек испытывает при засыпании.
Помимо классификации эпилепсии, также выделяют отдельные формы эпилептических приступов.
Как выглядит ЭЭГ при эпилепсии
Для получения точных показателей ЭЭГ при эпилепсии необходимо подготовить пациента к процедуре. Нужно тщательно вымыть голову, чтобы волосы были чистыми. Средств, фиксирующих укладку, не допускается. Это позволит получить более тесный контакт с кожей головы. Перед процедурой не рекомендуют принимать пищу за два часа, но и не испытывать чувство голода. Также нужно снять все украшения перед процедурой.
Признаки эпилепсии при ЭЭГ
ЭЭГ при эпилепсии помогает выявить очаги активности нейронов. Показатели ЭЭГ определяют форму патологии. Также с их помощью можно отслеживать динамику, определять дозировку медикаментов. Наибольшая ценность этого метода в том, что болезненные изменения получается выявить в промежутках между приступами.
Выделяют следующие виды ЭЭГ:
- рутинная электроэнцефалография. Диагностика, при которой проводится запись и регистрация биопотенциалов мозга для определения эпилепсии;
- с использованием дополнительных электродов;
- во время ночного сна. Фиксируются показатели ЭЭГ во время ночного сна;
- длительная ЭЭГ при эпилепсии. Запись показателей в течение суток;
- ЭЭГ со стандартными процедурами активации. Гипервентиляция, фотостимуляция и использование других видов стимуляции, таких как чтение, просмотр фильмов, музыка;
- видеомониторинг;
- процедура с лишением ночного сна.
Довольно часто изменения на ЭЭГ возникают при движении глаз, изменении ритма дыхания, пульсации сосудов или двигательных рефлексов. Поэтому очень важно правильно интерпретировать признаки эпилепсии при ЭЭГ.
Диагностика заболевания в Юсуповской больнице
Определить достоверный диагноз после одного единственного приступа не в силах ни один врач, так как эпилептический припадок может случиться однократно и у вполне здоровых людей.
Для проведения диагностики в Юсуповской больнице используются следующие современные методы:
- компьютерной и магнитно-резонансной томографии;
- ангиографии;
- электроэнцефалографии;
- нейрорадиологической диагностики;
- осмотра окулистом глазного дна;
- биохимического анализа крови.
В некоторых случаях назначается выполнение люмбальной пункции — исследования, позволяющего выявить поразившую головной мозг инфекцию.
МРТ головного мозга при эпилепсии
Магнитно-резонансная терапия при эпилепсии показывает пораженные участки головного мозга и проводится практически во всех случаях заболевания. Это отличный способ определить степень распространения недуга на здоровые клетки и скорость его развития.
По глубокому убеждению международных антиэпилептических организаций, процесс прохождения МР-томографии или КТ является обязательным и должен проводиться по требованию врача.
Многие современные клиники с новейшим оборудованием предоставляют возможность диагностирования данного недуга, поэтому процедура предусмотрена в обязательном порядке. Для успешного обследования необходимо:
- Направление на исследование с грамотной постановкой возможного диагноза и необходимостью проведения диагностики. В направлении должны быть указаны возможные подозрения на патологию и любые из ее проявлений. На основе предыдущих обследований, в том числе и ЭЭГ, невролог может допустить возможное расположение и характер патологического процесса.
- Современный МР-томограф с оптимальной мощностью и амплитудой. Подобные устройства проводят исследования даже при минимальных срезах.
- Специалист по лучевой терапии с углубленными знаниями по неврологии, хорошо понимающий специфику работы нервной системы. Доктор должен знать, когда можно применить дополнительные методы сбора данных, которые не предусмотрены медицинским протоколом.
Показывает ли МРТ эпилепсию, во многом зависит от врачей и консультантов, а также специалистов по МР-томографии, которые часто не способны провести конструктивный анализ собранных данных, чтобы установить методику лечения и утвердить заключительный диагноз.
Можно ли по МРТ определить эпилепсию?
Эпилепсия как недуг известна более 7 тысяч лет, но инструментальная диагностика началась лишь с 1929 года. Магнитно-резонансная томография в данном случае — это достоверный инструментальный метод диагностирования такой патологии, поэтому во всем мире практикуются комплексные процедуры, позволяющие определить распространение и развитие болезни до последней мелкой детали. Благодаря этому можно установить причины возникновения патологии, которых немало:
- порок и аномалия головного мозга разного характера;
- склеротические изменения;
- онкология и доброкачественные опухоли;
- изменения в результате ударов и пережитых травм;
- инфекционные поражения;
- сосудистые патологии;
- дегенеративные изменения;
- метаболические нарушения.
Другими словами, диагностика на современном оборудовании позволяет рассмотреть патологию изнутри и определить источники и факторы, которые спровоцировали ее развитие. Такой метод, несомненно, влияет на уровень лечебных мероприятий, поскольку на показаниях МРТ или КТ основываются заключительные выводы по поводу диагноза пациента.
Кто назначает МРТ при эпилепсии
Любое заболевание требует внимания узкого специалиста, и эпилепсия — не исключение. Особенно если учесть тот факт, что поражен наиболее важный орган человека. После детального анамнеза терапевт направляет больного на прием к невропатологу, который записывает клиента на ЭЭГ, если его подозрения допускают вероятность повреждения клеток ткани. Это заключение требуется врачу-рентгенологу для того, чтобы:
- уточнить области, где была выявлена эпилептическая активность;
- при необходимости ввести ряд дополнительных программ во время процедуры;
- сопоставить показатели, которые были получены при ЭЭГ и МРТ, и определить структурные изменения в тканях.
Использование томографии имеет несколько целей, которые преследует невролог. На МРТ направляют для уточнения подозрений и собранных данных только тех, у кого в ходе анамнеза был определен и описан припадок, так как программа позволяет в деталях изучить возможные структурные нарушения участков, которые наиболее активны во время приступов. Кроме этого, процедура рекомендована пациентам с уже подтвержденным установленным диагнозом, которым не удается избавиться от приступов с помощью медикаментов.
КТ или МРТ — что лучше?
От выбора оборудования зависит довольно много, поэтому произвольное посещение подобных диагностических центров недопустимо. Для более детальной диагностики блок МРТ комплектуют программами, которые были созданы для получения дополнительных сведений о состоянии пораженных тканей. Абсолютное покрытие таких тканей информационным полем томографа значительно упрощает процесс определения терапии и уровень рисков для отдельных случаев.
Компьютерная томография проводится для получения детализированной картинки мозга в поперечном сечении. Специализированное оборудование обеспечивает безопасность процедуры и эффективность, а также гарантирует качество полученных результатов. Это безболезненный вариант обследования, противопоказанием к которому является только беременность. Оба варианта томографии имеют свои преимущества, однако необходимость использования того или иного аппарата устанавливает лечащий врач.
Как проходит МРТ при эпилепсии
Основным препятствием для многих является тот факт, что во время томографии пациент должен находиться в неподвижном состоянии до 50 минут, что предельно сложно для людей с повышенной раздражительностью или постоянной тревогой.
Специалист, проводящий процедуру, находится в другой комнате за стеклом и держит связь с пациентом по микрофону. В зоне обследования не должны находиться посторонние предметы, которые могут нарушить работу блока. Больной должен внимательно слушать врача и следовать его указаниям, при этом максимально сохранять неподвижность. Продолжительный, но не травмирующий процесс извлекает все необходимые сведения о состоянии клеток и степени распространения болезни.
МРТ с контрастом при эпилепсии
Известно, что эпилепсия — заболевание, которое имеет несколько факторов, провоцирующих характерные припадки. Это во многом расширяет спектр поисков пораженных участков тканей, поэтому используются разные методики исследования.
Сама процедура состоит из введения вещества внутривенно, оно быстро распространяется по сосудам и венам, достигая в конечном итоге мозга. Сам контраст содержит в себе допустимую норму йода и других соединений, которые при попадании в кровь и под влиянием лучей отображают собственный цвет. Именно так появляется легко узнаваемая сетка венозной системы.
Противопоказания
Никаких особенных мероприятий перед самой диагностикой проводить не надо. Пациент может продолжать медикаментозное лечение, придерживаться диеты и всех требований врача. Обычно больной ведет полноценную жизнь, без ограничений и мер предосторожности.
Несмотря на всю безобидность, процедура все же имеет ряд ограничений. Это наличие любых металлических имплантатов в организме, импланты внутреннего и среднего уха, а также кардиостимуляторы. Кроме этого, не рекомендуется проходить обследование людям, чей вес превышает 130 кг. Первые месяцы беременности у женщин также относятся к факторам противопоказания.
МРТ при эпилепсии у детей
К сожалению, одной из причин появления заболевания является врожденная патология развития плода. Пациентами неврологов и эпилептологов часто становятся дети самого разного возраста. МРТ при эпилепсии у малышей проводится для того, чтобы исключить наиболее опасные причины, которые требуют хирургического вмешательства:
- опухоль;
- последствия травмы;
- врожденные аномалии развития;
- кортикальные дисплазии;
- проявления генетических заболеваний.
Стоит помнить, что данное обследование требует неподвижного состояния (в случае осмотра детей) около 20–30 минут, поэтому это часто становится проблемой. Дети пугаются шума, отсутствия взрослых рядом и незнакомых ощущений.
Расшифровка МРТ при эпилепсии
Расшифровкой снимков МРТ головного мозга занимается исключительно квалифицированный врач лучевой диагностики. Зачастую это специалист, который лично проводил диагностику и плотно сотрудничает с лечащим врачом пациента. Чтобы правильно интерпретировать и объяснить полученные изображения, требуется профессиональное медицинское образование и значительный практический опыт.
Основная информация передается в электронном виде лечащему врачу. Специалисты проводят тщательное исследование сканограмм, после чего сообщают результаты. Снимки используются для назначения дополнительных диагностических мероприятий, если болезнь вызывает спорные утверждения. Никто из врачей, имеющих узкую специализацию по другим направлениям, не имеет права трактовать результаты в произвольном порядке.
Лечение в Юсуповской больнице
Для облегчения состояния больных, страдающих эпилепсией, в арсенале специалистов клиники неврологии Юсуповской больнице имеется несколько способов. Грамотно подобранное лечение и строгое следование эпилептиком врачебных рекомендаций позволяют добиться стойкой ремиссии на длительное время.
Медикаментозное лечение способствует снижению электрической активности в доле головного мозга, где локализовано заболевание, предварительно выявленное посредством ЭЭГ (электроэнцефалографии). Лечение пациентов в Юсуповской больнице проводится с применением самых современных лекарственных препаратов, оказывающих выраженный терапевтический эффект и обладающих минимальных количеством побочных действий. В ходе медикаментозного лечения в Юсуповской больнице пациентов постоянно наблюдают врачи, контролирующие течение заболевания.
В каких случаях требуется госпитализация
Больного необходимо доставить в стационар:
- если эпилепсия была выявлена впервые – для проведения исследований, подбора эффективного лечения;
- при эпилептическом статусе;
- в случае планирования хирургического вмешательства (в частности, удаления опухоли головного мозга, сопровождающейся эпилептическими припадками);
- для того, чтобы в плановом порядке оценить динамику заболевания.
Занятия лечебной физкультурой, контролируемые опытным врачом ЛФК, позволяют нормализовать процессы возбуждения и торможения в головном мозге, которые у эпилептиков чаще всего нарушены. Специальные ритмичные движения и дыхательные упражнения позитивно действуют на нейроны, гармонизируют психическое состояние больных, являются профилактикой стрессов и других заболеваний.
Кетогенная диета при эпилепсии
Кетогенная диета — это режим питания, который нацелен на вырабатывание в организме повышенного количества кетоновых тел, которые в свою очередь являются лечебным средством от эпилепсии, поскольку при попадании в головной мозг кетоновые тела оказывают противосудорожный эффект.
Кетогенная диета при строгом ее соблюдении оказывает положительный результат в 70% случаев. Особенно эффективен такой вид питания для детей несмотря на то, что ребенку тяжелее всего придерживаться этой диеты.
Меню на кетогенной диете для взрослых
Главным принципом кетогенной диеты является соотношение белков и углеводов относительно жиров – баланс должен соответствовать значению 1 к 4, при этом количество потребляемых белков должно в разы превышать количество углеводов. Здоровый человек получает из углеводов энергию – за счет их окисления происходит выделение АТФ (аденозинтрифосфата), который в свою очередь является топливом для нашего организма.
В течение диеты режим может быть откорректирован исходя из личных показателей или пожеланий пациента. Основу такого рациона должно составлять обилие полезных жиров, которые рекомендовано получать из следующих продуктов:
- жирная морская рыба;
- говядина, баранина, свинина;
- сало;
- сливочное масло и сливки;
- растительные масла — оливковое, кокосовое, льняное, облепиховое и кунжутное;
- семена, орехи;
- авокадо.
Опасные продукты при эпилепсии
Людям, страдающим эпилепсией, важно не допускать переедания, а также ограничивать потребление простых сахаров. Диета при эпилепсии направлена на снижение нагрузки на организм человека и предотвращение развития приступов. Следует максимально ограничить употребление:
- рафинированного сахара, меда;
- мучных изделий (хлеба, булок, печенья, макаронных изделий);
- различных круп;
- овощей и фруктов, содержащих большое количество крахмала (в основном корнеплоды);
- алкоголя;
- различных соусов с большим процентом содержания углеводов.
Отказ от вредных продуктов позволяет не только снизить вероятность повторных эпилептических приступов, но и улучшить общее состояние больного. Следует понимать, что даже редкие минимальные нарушения правил питания грозят плохой результативностью всей диеты. Важно превратить такую диету в образ жизни.
Меню при кетогенной диете для взрослых
Как правило, кетогенная диета назначается не всем пациентам, а лишь тем, у которых отсутствует положительная реакция на употребление противоэпилептических препаратов. Наибольшую эффективность данная диета имеет в детском возрасте. Однако несмотря на высокую эффективность данного режима питания, оно имеет ряд противопоказаний:
- цереброваскулярные патологии;
- энцефалопатия;
- заболевания почек и печени;
- заболевания эндокринной системы (или предрасположенность к ним);
- митохондриальные патологии;
- заболевания сердечно-сосудистой системы.
Примерное меню на кетогенной диете выглядит следующим образом:
- первый прием пищи (завтрак) — яичница с ветчиной или беконом, салат из некрахмалистых овощей, заправленный оливковым маслом;
- второй прием пищи (обед) — тушеная или жареная свинина или говядина, овощи на пару;
- третий прием пищи (ужин) — жирная морская рыба (лосось, скумбрия, селедка), свежие овощи и твердый сыр.
Длительность такого режима питания регулирует врач. Для получения результата нужно минимум 3-4 недели. Если диета дала положительный результат, данного режима питания рекомендуется придерживаться всю жизнь.
Кетогенная диета для детей
Детям кетогенная диета показана только после одного года во избежание задержек в развитии и серьезных осложнений внутренних биоритмов. Для нормального развития дети должны употреблять в пищу все микроэлементы и витамины в достаточном количестве.
Рацион кетогенной диеты у детей будет примерно совпадать с питанием у взрослых. Однако детям также назначают специальные жирные молочные напитки, которые «приучают» детский организм к употреблению большого количества жиров. Молочный напиток можно употреблять в виде коктейля или мороженного.
Профилактика эпиприступов
Существуют профилактические рекомендации, придерживаясь которых можно предотвратить эпилептические припадки, особенно если они уже имеются в анамнезе:
- следует беречься от получения черепно-мозговых травм;
- отказаться от курения, употребления алкоголя и наркотических веществ;
- стараться не бывать долго в душных, непроветриваемых помещениях;
- избегать переохлаждения;
- отдать предпочтение здоровому образу жизни, занятиям спортом;
- избегать стрессовых ситуаций;
- не переутомляться;
- соблюдать режим труда и отдыха.
Эпилепсия представляет собой довольно тяжелую и трудноизлечимую патологию. Благодаря назначению современных противосудорожных препаратов врачам клиники неврологии Юсуповской больницы удается добиться значительного повышения качества жизни своих пациентов и предупреждения развития у них новых эпилептических припадков.
Запись к неврологу Юсуповской больницы проводится по телефону или на сайте клиники. Также вы можете задать интересующие вопросы, касающиеся условий госпитализации в стационар и ориентировочной стоимости предоставляемых услуг.